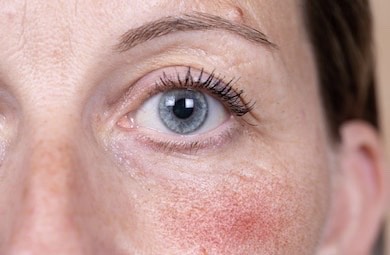
Trądzik różowaty (Rosacea) jest przewlekłą, zapalną chorobą skóry twarzy przebiegającą z okresami zaostrzeń i remisji. Szczyt zachorowań przypada na 40 rok życia i dotyczy głównie osób z I lub II fototypem skóry – czyli o jasnej karnacji, z jasnymi oczami i włosami. Częstsze zachorowania stwierdza się wśród kobiet, ale chorują również mężczyźni i choroba ma u nich cięższy przebieg.
Jako pierwszy chorobę opisał dr Guy de Chauliac, francuski lekarz i chirurg żyjący na początku XIV w. Nazwał ją gutterose lub couperose – nazwa ta nadal funkcjonuje we Francji. Również Shakespeare opisuje w „Henryku V” mężczyznę z powiększonym nosem i czerwoną twarzą. Pimples of wine – tak w ówczesnej Anglii określano trądzik różowaty. Pierwsze medyczne opisy są datowane na rok 1812 autorstwa dr Thomasa Batemanna. W roku 1891 profesor dermatologii z Nowego Jorku Henri G. Piffard wyszczególnił objawy różnicujące trądzik różowaty od innych postaci trądziku.
Dzisiaj wiadomo, że choroba ta występuje u osób z predyspozycją genetyczną, ma związek z zaburzeniami naczynioruchowymi, hormonalnymi. Może współistnieć z chorobami narządów wewnętrznych, szczególnie przewodu pokarmowego, z trądzikiem pospolitym, migreną, depresją, nadciśnieniem tętniczym, chorobą wieńcową oraz dyslipidemią. U kobiet obserwuje się współistnienie z cukrzycą typu 1, celiakią, stwardnieniem rozsianym, reumatoidalnym zapaleniem stawów. U mężczyzn z chorób autoimmunologicznych opisywano w statystykach jedynie reumatoidalne zapalenie stawów.
Ze skóry osób chorych często izolowany jest nużeniec ludzki Demodex folliculorum, któremu może towarzyszyć bakteria Bacillus oleronius. Również zakażenie lipofilnym drożdżakiem Pityrosporum ovale obserwuje w przebiegu trądziku różowatego. Wg najnowszych badań w rozwoju zmian w postaciach grudkowo-krostkowej oraz ocznej trądziku różowatego bierze udział Staphylococcus epidermidis. Do czynników sprzyjających zaostrzeniom choroby zalicza się:
- spożywanie gorących i pikantnych potraw
- spożywanie alkoholu
- ekspozycja na promieniowanie UV
- zmienna temperatura otoczenia
- czynniki psychogenne (stres)
- wysiłek fizyczny
- korzystanie z sauny lub basenów z chlorowaną wodą
- zaburzenia endokrynologiczne
- stosowanie leków z rodziny statyn, inhibitorów konwertazy angiotensyny, inhibitorów acetylocholiny oraz wazodilatatorów
- stosowanie zewnętrznych preparatów glikokortykosteroidowych oraz retinoidów na skórę twarzy
- nieodpowiednia pielęgnacja skóry twarzy poprzez stosowanie środków drażniących
Choroba początkowo objawia się wzmożoną reaktywnością naczyń, bez utrwalonych zmian skórnych. Dominującym objawem jest wówczas napadowe czerwienienie skóry twarzy. Wstępnie rumień występujący w trądziku różowatym ma charakter przemijający, pojawia się w środkowej części twarzy. Z czasem zaczerwienie staje się trwalsze. Może utrzymywać się wiele dni lub na stałe i zaczyna obejmować skórę policzków (stopień I). Powstają liczne grudki, krosty oraz teleangiektazje (rozszerzone naczynia). Typowym umiejscowieniem są nos, czoło i podbródek. Pacjent zaczyna odczuwać pieczenie i/lub szczypanie w obrębie zmian skórnych. Skóra twarzy może ulegać delikatnemu złuszczaniu, może pojawiać się obrzęk i zgrubienie skóry. Część pacjentów odczuwa dyskomfort w obrębie powiek. Występuje łzawienie, pieczenie, zaczerwienienie, swędzenie oraz nadwrażliwość na światło (stopień II). Ostatnim etapem choroby jest pojawienie się zmian przerostowych i włóknienia w obrębie gruczołów łojowych (stopień III).
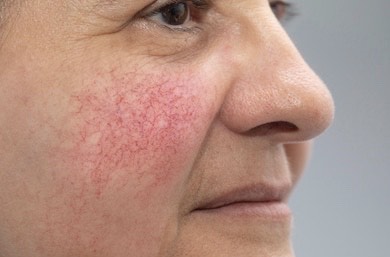
Międzynarodowe Towarzystwo Trądziku Różowatego (National Rosacea Society) wyróżniło podtypy choroby:
- posta
- teleangiektatyczno-rumieniowa (erythematotelangiectatic rosacea)
Dotyczy około 80% przypadków zachorowań. Charakteryzuje ją nawracający lub trwały rumień występujący głównie na twarzy w części środkowej, dekolcie i szyi (kształt litery V) trwający od 10 minut do kilku godzin. Zmianom rumieniowym towarzyszą często teleangiektazje, obrzęk twarzy, uczucie pieczenia i palenia skóry w obrębie zmian. Może wystąpić obrzęk twarzy, złuszczanie naskórka i szorstkość skóry. Objawy są następstwem uszkodzenia ścian naczyń skórnych, ich trwałego poszerzenia i neoangiogenezy.
- postać grudkowo-krostkowa (papulopustular rosacea)
Najczęściej występuje u kobiet w średnim wieku. Przetrwały rumień zlokalizowany wokół ust, oczodołów, na nosie i czole, z okresowo występującymi grudkami i krostami. Krosty zwykle są jałowe lub zawierają fizjologiczną florę skóry twarzy. Może współistnieć z trądzikiem pospolitym, w odróżnieniu od niego nie stwierdza się zaskórników. Może wystąpić delikatne złuszczanie naskórka oraz pogrubienie skóry twarzy spowodowane jej obrzękiem.
- postać przerostowo-guzowata (phymatous rosacea)
Występuje w formie włóknistej, śluzowej lub obrzękowej. W odmianie włóknistej skóra jest pogrubiała z powodu przerostu tkanki łącznej, o nieregularnej powierzchni, z obecnością zmian guzowatych, najczęściej zmiany lokalizują się w obrębie nosa (rhinophyma), ale mogą zajmować także brodę (gnatophyma), czoło (mentophyma), powieki (blepharophyma) i uszy (otophyma). Często stwierdza się zapalenie mieszków włosowych w obrębie zmian przerostowych. W odmianie śluzowej skóra na nosie przybiera kolor różowy lub sinoczerwony oraz strukturę gąbczastą spowodowaną depozytami mucyny. Natomiast przewlekły ucisk grzbietu nosa przez okulary hamuje odpływ żylny i doprowadza do wytworzenia płynu obrzękowego. Zwłóknienie doprowadza do powstania przetrwałego przerostu obrzękowego nosa. Rhinophyma jest zejściową formą trądziku różowatego. Występuje głównie u mężczyzn rasy białej, między 50 a 90 rokiem życia. Charakteryzuje ją przerost gruczołów łojowych, tkanki łącznej, naczyń skóry. Skóra jest lśniąca, sinoczerwona, pokrywają ją miękkie guzy. Może upośledzać funkcję oddechową.
- postać oczna (ocular rosacea)
Około 58% pacjentów z trądzikiem różowatym ma objawy oczne. Najczęściej trafiają oni do okulisty z powodu przewlekłych stanów zapalnych brzegów powiek, spojówek i rogówek, co objawia się łzawieniem i przekrwieniem oczu, pieczeniem, kłuciem i swędzeniem, nadwrażliwością na światło, uczuciem obecności ciała obcego w oku. Zajęcie oczu jest zazwyczaj obustronne. Spojówki są zaczerwienione, na powiekach widoczny jest obrzęk i teleangiektazje. Objawem trądziku różowatego jest także dysfunkcja lub zapalenie gruczołów Meiboma (nawracające gradówki i jęczmienie, jako wynik infekcji gronkowcowej). Najbardziej niebezpiecznym objawem ocznym jest zapalenie rogówki, gdyż może ono doprowadzić do ślepoty i konieczności przeprowadzenia przeszczepu rogówki.
Według ekspertów z National Rosacea Society inne odmiany trądziku różowatego, które nie zostały ujęte w klasyfikacji NRS stanowią odrębne jednostki chorobowe:
- trądzik piorunujący
Choroba pojawia się nagle u młodych kobiet. Często wyprzedzają ją epizody przejściowego rumienia oraz nasilony łojotok. Zajmuje środkową część twarzy. Obserwuje się jej związek z przyjmowaniem doustnej antykoncepcji lub z ciążą. Pojawiają się chełboczące rumieniowe ogniska z grudkami i licznymi krostami. Nie występują zaskórniki. Zmiany skórne ustępują z pozostawieniem bez lub z niewielkiego stopnia bliznami. Nawroty się nie zdarzają.
- trądzik posterydowy
Gdy trądzik różowaty długotrwale jest leczony sterydami miejscowymi, początkowo następuje poprawa wynikająca z faktu, że leki te wywołują skurcz naczyń. Jednak później nasilają one powstawanie teleangiektazji, powodują powstawanie zaników skóry oraz pojawienia się grudek i krost. Sprzyjają również proliferacji Demodex folliculorum.
- lupoid prosówkowy
Pojawiają się liczne małe czerwone grudki lub guzki. Typową lokalizacją jest skóra powiek oraz wokół ust. Choroba ma charakter przewlekły.
- lity obrzęk twarzy
Choroba Morbihana. Gdy wśród objawów dominujących choroby jest obrzęk i włóknienie, obrzęk twarzy staje się trwały. Inne objawy trądziku różowatego mogą być słabo zaznaczone. Głowna lokalizacja to czoło, powieki górne, policzki, fałdy nosowo-wargowe lub grzbiet nosa. Prowadzi on do zmiany rysów twarzy pacjenta. Czasami zmiany są tak subtelne, że dopiero porównanie fotografii pozwala zauważyć różnicę.
- Phyma
Proliferacja tkanki łącznej i jej przerost prowadzi do zmian w obrębie nosa, rzadziej czoła, podbródka, uszu czy powiek. Przerost w obrębie nosa często nadaje twarzy groteskowy wygląd, dawniej był utożsamiany z „nosem alkoholika” (whiskey nose). Rhinophyma jest niemal wyłącznie choroba mężczyzn i ma charakter postępujący.
Leczenie:
Stosując odpowiednie leki miejscowe, doustne, zabiegi chirurgiczne lub laserowe można zminimalizować postęp choroby. Celem terapii jest zmniejszenie i/lub usunięcie istniejących objawów, a następnie zapobieganie pojawieniu się nowych zmian. Aby uzyskać jak najlepsze efekty terapeutyczne ważne jest usuwanie czynników zaostrzających i drażniących takich jak promieniowanie słoneczne, kawa, mocna herbata, alkohol, czekolada, ostre przyprawy, zmiany temperatury, gorące kąpiele czy intensywne ćwiczenia. Dodatkowo konieczne jest zrezygnowanie z palenia papierosów oraz opanowanie stresu.
W leczeniu miejscowym stosuje się:
- metronidazol 0,75% – 1% w postaci żelu, emulsji lub kremu, jest podstawą leczenia. Aplikuje się go na zmienioną chorobowo skórę 2 razy dziennie.
- kwas azelainowy – 15% żel lub krem. Jego efekt działania porównywany jest do metronidazolu. Dzięki hamowaniu melanogenezy odgrywa istotną rolę w redukcji przebarwień pozapalnych. Należy go stosować 2 razy na dobę. Wyraźną poprawę obserwuje się po 4 tygodniach aplikacji.
- antybiotyki – erytromycyna, cykliczny węglan erytromycyny 0,5% – 2,5% w postaci płynu, żelu i maści oraz klindamycyna 1% w postaci płynu, emulsji i żelu stosowane 2 razy dziennie.
- inhibitory kalcyneuryny – pimekrolimus lub takrolimus w postaci kremu stosowany 1 raz dziennie, pimekrolimus wydaje się być lepszym wyborem jednak należy pamiętać o możliwości nasilenia zmian zapalnych przez te preparaty. W związku z tym ich stosowanie powinno być ostrożne.
- iwermektyna 1% krem stosowany 1 raz dziennie, optymalne rezultaty osiąga się po minimum 4 tygodniach stosowania
- 10% sulfacetamid sodowy z 5% siarką – na świecie dostępne w postaci zarówno żeli, kremów, jak i lotionów do stosowania miejscowego. Preparat zawiera także filtry ochronne. Zasadniczą rolę odgrywa sulfacetamid jako składowa przeciwbakteryjna oraz siarka jako składowa przeciwgrzybicza, keratolityczna i skierowana przeciwko Demodex folliculorum. W Polsce preparaty zawierające sulfacetamid sodu są dostępne jedynie w postaci kropli do oczu.
W leczeniu cięższych postaci stosuje się leki doustne:
- antybiotyki z grupy tetracyklin – chlorowodorek tetracykliny, zalecana dawka to 1000 – 1500 mg na dobę ze stopniową redukcją dawki, doksycyklina w dawce 100 – 200 mg na dobę, limecyklina 300 – 600 mg na dobę – lub makrolidów (w przypadku przeciwwskazań do stosowania tetracyklin) – erytromycyna 200 – 1000 mg na dobę, azytromycyna przyjmowana przez 3 miesiące w różnych dawkach – ten lek nie ma ustalonego schematu.
- metronidazol 250 – 500 mg na dobę, nie należy łączyć go z alkoholem
- izotretynoina w dawce 0,3 mg/kg m. c./dobę stosowana przez 3 – 4 miesiące. Obserwuje się wybitną poprawę już po 2 tygodniach leczenia. Należy pamiętać, że leczenie retinoidami niesie ze sobą ryzyko wystąpienia wielu działań niepożądanych (wysuszenie warg, błony śluzowej jamy ustnej i nosa, krwawienie z nosa, wypadanie włosów, zaburzeń parametrów lipidowych i in.), ale spodziewane efekty lecznicze rekompensują pacjentom te niedogodności. Pochodne witaminy A są bardziej skuteczne w leczeniu u ludzi młodych oraz we wczesnych postaciach rhinophyma.
Metody zabiegowe:
- laseroterapia – w piśmiennictwie istnieje wiele doniesień wskazujących na korzystne działanie terapeutyczne światła laserowego w leczeniu teleangiektazji oraz rumienia, zarówno napadowego, jak i utrwalonego. Do tych celów wykorzystuje się pulsacyjny laser barwnikowy 585 nm, 595 nm (long-pulse dye laser, LPDL), laser potasowo-tytanowo-fosorowy 532 nm (KTP) oraz intensywne światło pulsacyjne o długości fali 500 – 600 nm (intense pulse light therapy, IPL). W przypadku naczyń położonych głębiej można zastosować laser neodymowo-yagowy 1064 nm (Nd:Yag). W terapii rhinophyma zastosowanie znalazł laser CO2 10600 nm.
- terapia światłem LED – czerwone światło 630 nm zmniejsza stan zapalny i przyspiesza gojenie. Skuteczne na podrażnienia skóry i nadmierną reaktywność jest światło żółte 590 nm i pomarańczowe 590 i 630 nm. W przypadku napadowych rumieni najlepiej sprawdzi się światło zielone 530 nm. Natomiast światło niebieskie 470 nm oraz fioletowe 415 nm ma działanie przeciwbakteryjne, przeciwzapalne i gojące dlatego sprawdzi się w leczeniu cięższych postaci trądziku różowatego.
- peelingi – są bardzo skuteczną metodą wspomagającą leczenie. Najlepsze efekty osiąga się przy zastosowaniu peelingów zawierających kwas retinowy, kwas kojowy, kwas azelainowy, witaminę C oraz kwas mlekowy. Mają one działanie przeciwzapalne, przeciwutleniające oraz przeciwbakteryjne.
- dermabrazja lub zastosowanie elektrycznego noża chirurgicznego jest skuteczne i powszechnie stosowane w leczeniu rhinophyma.
Pielęgnacja skóry:
- do codziennej pielęgnacji i mycia twarzy zaleca się dermokosmetyki do skóry wrażliwej, zawierające substancje nawilżające i zmiękczające, które nie niszczą ochronnej warstwy lipidowej. Należy unikać mydeł lub detergentów syntetycznych oraz roztworów alkoholowych, ponieważ działają drażniąco i wysuszająco, niszcząc warstwę ochronną naskórka. Nie zaleca się również kosmetyków i leków miejscowych, które zawierają substancje drażniące oraz kosmetyków zawierających środki zapachowe, gdyż mogą podrażnić skórę.
- należy codziennie stosować kremy z filtrami o szerokim spektrum zarówno w odniesieniu do promieniowania UVB, jak i UVA. Preparaty powinny być dobrej jakości, pozbawione czynników drażniących gdyż skóra pacjentów z trądzikiem różowatym jest bardzo wrażliwa.
Dieta:
- produkty zaostrzające zmiany skórne – są to przede wszystkim produkty wpływające na rozszerzenie naczyń krwionośnych. Należy tu wymienić pikantne przyprawy, alkohol, kawa, herbata, napoje zawierające kofeinę, marynaty do mięs, sos sojowy. W diecie jednak powinno się unikać również takich rzeczy jak awokado, bakłażan, gotowany szpinak, rośliny strączkowe, banan, cytrusy, śliwka, figa, makaron, ser, czekolada, ekstrakt z drożdży czy jogurt. Nie należy spożywać potraw i napojów gorących. Istotna jest rola sztucznych słodzików, szczególnie aspartanów stosowanych w domu jak również tych dodawanych do żelków, gum do żucia czy napojów – powodowały one wystąpienie rumienia u 30% badanych osób.
- produkty działające kojąco na skórę – wiśnie, jeżyny, borówki. Wskazane jest także spożywanie produktów bogatych w kwasy omega 3 i nienasycone kwasy tłuszczowe gdyż potrafią zmniejszyć znacząco stan zapalny oraz potrafią wywołać skurcz naczyń krwionośnych. Ważną grupą jest też nabiał, produkty pełnoziarniste oraz zielone warzywa ze względu na zawartość witamin C, PP i B2.
Podsumowując – trądzik różowaty jest chorobą przewlekłą, której etiopatogeneza jest złożona i nie do końca wyjaśniona. Nadal stanowi on wyzwanie dla naukowców i lekarzy. Nie istnieje rekomendowana, cudowna i dla wszystkich skuteczna terapia. Obraz kliniczny choroby jest zróżnicowany i w dużym stopniu uzależniony od stylu życia. Jest wiele dowodów na udział zaburzeń immunologicznych, zmian naczyniowych i wpływu czynników zewnętrznych, szczególnie w początkowych fazach choroby. Modele terapeutyczne są różnorodne zależnie od podtypu choroby i osobniczej odpowiedzi. W leczeniu wykorzystuje się zarówno preparaty miejscowe, jak i ogólne. Istotne znaczenie ma świadomość chorego o niekorzystnym działaniu wielu czynników egzogennych, zarówno pokarmowych, jak i środowiskowych, których unikanie może w istotny sposób przyczynić się do złagodzenia objawów klinicznych oraz poprawić jakość życia chorych. Sukces terapeutyczny uzależniony jest od ścisłej współpracy lekarza, pacjenta oraz kosmetologa.
Emanuela Turlewicz
specjalista dermatologii i wenerologii
- Mazur, M., Adamski, Z., (2016). Trądzik różowaty. W: A. Kaszuba, J. Maj (red.), Praktyka dermatologiczna, (s. 225-233). Poznań: Termedia Wydawnictwa Medyczne
- Plewig, G., (2017). Choroby przydatków skóry. W: W. H. C. Burgdorf, G. Plewig, H. H. Wolff, M. Landthaler, Braun-Falco Dermatologia, t. 4 (s. 1017-1041). Lublin: Wydawnictwo Czelej sp. z o. o.
- Placek, W., Wolska, H., (2016). Trądzik różowaty – aktualne poglądy na etiopatogenezę i leczenie. Przegląd Dermatologiczny,103, 387-399.
- Nowicka, D., (2019). Trądzik różowaty. W: J. Szepietowski, W. Baran (red. naukowa). Terapia w dermatologii, (s. 420-422). Warszawa: PZWL Wydawnictwo Lekarskie.